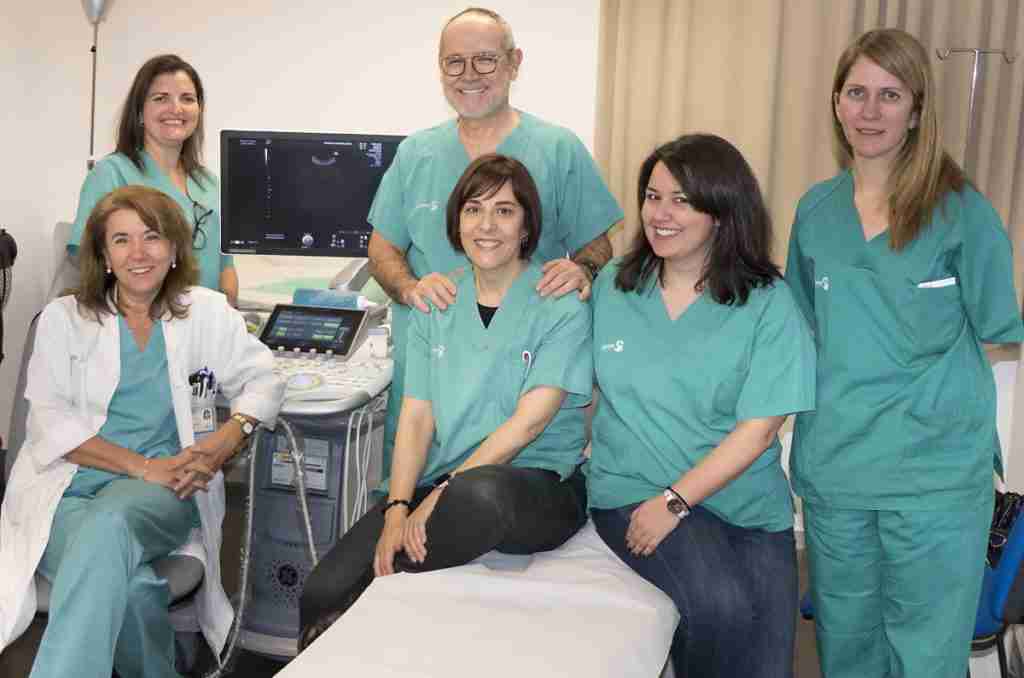
Un parto de alto riesgo debido a una complicación en la inserción y localización de la placenta ha sido atendido en el Hospital Universitario de Guadalajara. Y como demandaba la situación, varios servicios de este centro dependiente del Servicio de Salud de Castilla-La Mancha (SESCAM), llevaron a cabo una intervención pionera. Fueron los servicios de Ginecología y Obstetricia, el de Anestesiología, Reanimación y Terapéutica del Dolor, y Angiología y Cirugía Vascular y Endovascular, junto con Pediatría y con la imprescindible participación de Enfermería los que llevaron a cabo la misma.
Intervención quirúrgica pionera realizan profesionales del Hospital de Guadalajara en parto de alto riesgo

Realizando una intervención quirúrgica que ha permitido a una madre dar a luz a su hija en un parto de alto riesgo. Con el favorable resultado de que tanto la madre como la pequeña, se encuentran en perfecto estado.
Este parto de alto riesgo se debía a la presencia de acretismo placentario. Esto consiste en una fuerte adhesión de la placenta en la pared del útero. Lo que conlleva un elevado riesgo de sangrado en el parto que podía poner en peligro la vida de la madre y del bebé. Fue el servicio de Ginecología y Obstetricia, el que realizó el seguimiento del embarazo. Y el que coordinó, el trabajo multidisciplinar en este parto. Tal como han informado desde dicho servicio, la atención a esta patología gineco-obstétrica resulta “todo un desafío, siendo cada vez más frecuente y presentando importantes dificultades en su diagnóstico y su manejo clínico”.
El parto de alto riesgo se ha debido a la presencia de acretismo placentario
La presencia de acretismo placentario, puede provocar una elevada tasa de complicaciones tanto para la madre como para el feto. Las mismas relacionadas con el sangrado masivo que puede ocasionar y que se relaciona con problemas de coagulación, fallo de órganos e incluso la muerte fetal o materna. Y por ello, un pronto diagnóstico del problema resulta fundamental. Tenemos que destacar la pericia del equipo de ecografía ginecológica, representado por la doctora Ana Zamora, que sospecharon que podía existir este problema al comenzar el segundo trimestre de gestación, lo que permitió iniciar el control exhaustivo durante la gestación y programar el momento del parto”, señala la jefa del servicio de Ginecología, María Jesús Cancelo.
También ha destacado la doctora Cancelo, el trabajo de la doctora María Martín, quien ha sido la responsable de la coordinación multidisciplinar de un gran número de profesionales, así como de decidir cuándo finalizar la gestación y llevar a cabo el parto, considerando la madurez fetal y el bienestar del bebé fuera de la madre.
Todo ello con el objetivo de reducir el riesgo de sangrado masivo durante la cirugía y mantener la estabilidad hemodinámica, lo que ha requerido la colaboración de los servicios de Anestesiología y Cirugía Vascular, que llevaron a cabo la colocación de un balón de oclusión aórtico (REBOA) mediante una novedosa vía de abordaje, a nivel axilar y no femoral, para no dificultar el trabajo de los ginecólogos durante el parto.
Este balón aórtico permitía controlar el riego sanguíneo reduciendo el riesgo de sangrado durante la cirugía. Por otra parte, el parto en sí mismo también ha supuesto un desafío, pues al estar ocupada por la placenta la localización habitual de la incisión, ésta hubo de realizarse en el fondo uterino haciendo una extracción fetal de nalgas.
La labor de los anestesistas también presentaba dificultades debido a que no se puede emplear anestesia general en la madre para no afectar al bebé, por lo que se empleó anestesia local. Una vez nacida la niña, neonatólogos del servicio de Pediatría se hicieron cargo de su atención.
Fue una cirugía de alta complejidad que se ha realizado con total éxito
Posteriormente, y dado que “cualquier intento de extraer la placenta hubiera supuesto un sangrado masivo al no contraerse el útero de forma adecuada”, se procedió a realizar a la madre una cirugía para extraer la placenta junto con el útero. Para ello, se pasó de anestesia local a general, controlando el riego para evitar el sangrado y devolviéndolo cada diez minutos para que la sangre llegue a las piernas de la madre.
Por todo ello, el parto atendido en el Hospital de Guadalajara conllevaba una cirugía de alta complejidad debido al aumento de los vasos sanguíneos o la fibrosis inducida por la anormal invasión de la placenta. Dicha cirugía fue realizada sin incidencias por las doctoras María Martín Gómez, Laura Barrera Coello y Yanire Navas Bermejo, con la colaboración de Enfermería en el control hemodinámico de la paciente.
También ha contado con la participación del doctor José Ramón Rodríguez Fraile por parte del servicio de Anestesiología, la doctora Ana Aldea Romero por parte de Pediatría y la doctora Mercedes Guerra Requena, del servicio de Angiología y Cirugía Vascular y Endovascular.
El acretismo placentario es una patología compleja y en constante aumento
Una cirugía de esta envergadura debe realizarse en un centro de alta complejidad, con especialistas integrados en un equipo de trabajo multidisciplinar. El acretismo placentario es una patología compleja y en constante aumento (en los años 50 se describía una incidencia de uno por cada 25.000 embarazos y en los 80 se elevaba a uno de cada 2.500 embarazos).
El manejo quirúrgico de esta patología es a día de hoy la estrategia más beneficiosa y segura para las pacientes afectadas y sus hijos, y las nuevas técnicas para su manejo incluyen medidas universales ampliamente utilizadas, aunque asociando herramientas originales y útiles por parte de equipos multidisciplinares y de manera protocolizada.