El 14 de diciembre de 2022 se celebró en Madrid, en la sede de la Universidad Internacional de La Rioja (UNIR), la reunión anual del Grupo Español de HTLV-1 & VIH-2. Si no le suenan estas siglas no se preocupe, no es una excepción. Se trata de dos retrovirus humanos, de la familia del virus del sida (VIH-1) que, aunque apenas nos suenan, también producen enfermedades. Por eso la OMS califica las infecciones que producen esos retrovirus como enfermedades olvidadas
Sin ir más lejos, se estima que entre 15 y 20 millones de personas en el mundo son portadoras del virus linfotrópico humano de células T (HTLV-1). Este virus puede causar leucemia/linfoma de los linfocitos T en adultos, una forma rara y agresiva de cáncer de los glóbulos blancos, que no suele responder a la quimioterapia. Por otro lado, el HTLV-1 puede producir una enfermedad neurológica que se caracteriza por pérdida de fuerza (paraparesia) o parálisis en la piernas e incontinencia urinaria.
La mayoría de casos de infección por HTLV-1 y, por tanto, de leucemia y de parálisis se producen en África subsahariana y en América Latina. Sólo en Brasil, uno de los países con mayor prevalencia de HTLV-1 en Sudamérica, el número de portadores asciende a dos millones y medio.
¿De dónde viene el HTLV-1?
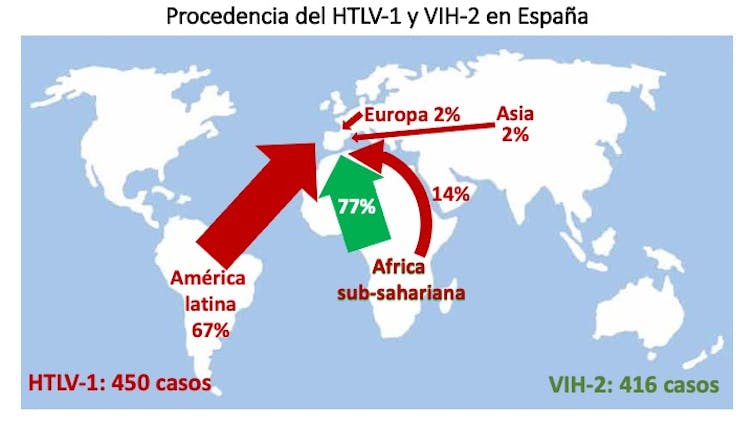
En España la prevalencia de HTLV-1 es mucho menor que en América Latina o África subsahariana. En el registro español se han comunicado 451 casos de HTLV-1. El 67 % de los pacientes son latinoamericanos, un 16 % españoles y otro 12 % africanos. En cuanto a las manifestaciones clínicas, 58 desarrollaron paraparesia espástica tropical y 35 leucemia o linfoma de células T, la mayoría de estos últimos con desenlace fatal.
Por otro lado, a lo largo de 2022 se diagnosticaron 22 nuevos casos de HTLV-1. La incidencia está estabilizada en el último lustro. La mayoría de nuevos diagnósticos son de donantes de sangre, mujeres gestantes y pacientes con infecciones de transmisión sexual.
En España no hay obligatoriedad del cribado de HTLV-1 en donantes de sangre, aunque debería hacerse porque la prevalencia de infección en donantes es similar a la que existe para VIH o hepatitis. En cualquier caso, son muchos los centros de transfusión que realizan test del HTLV, al menos en donantes procedentes de países endémicos en América latina y África subsahariana. La seguridad transfusional que aporta el filtrado de células (leucorreducción, en la jerga) es importante, pero no absoluta.
El estudio longitudinal de donantes de sangre repetidores en España ha permitido identificar varios donantes que primero eran negativos y más adelante resultaron positivos (seroconversión) para el HTLV-1. Probablemente se infectaron a partir de relaciones sexuales con personas de regiones endémicas. Afortunadamente, el análisis retrospectivo de receptores de esas donaciones previas ha descartado que se produjera transmisión a los receptores.
HTLV-1 y embarazo
En estos momentos hay dos estudios de HTLV en marcha en España, uno en mujeres gestantes y otro en pacientes con infecciones de transmisión sexual. El estudio en embarazadas ha identificado hasta ahora dos casos de HTLV-1 tras examinar 6 631 gestantes. ¿Poco? Sí, pero la prevalencia es mayor que la del VIH-1.
Detectar la infección por HTLV-1 en embarazadas es muy útil, ya que eliminando la lactancia materna no se infectan los recién nacidos de madres portadoras. Sin ir más lejos, hace unos meses se comunicó un nuevo caso infantil de transmisión vertical del HTLV-1 en España. Su madre era una mujer latinoamericana ya diagnosticada como portadora y madre de otra hija mayor infectada por el retrovirus. Al parecer, no fue informada a tiempo sobre la recomendación de evitar la lactancia materna tras dar a luz a su nuevo hijo.
Parece indiscutible que el HTLV debería formar parte de los test prenatales, junto al VIH-1, hepatitis B y sífilis. Además, hay que tener en cuenta que el HTLV-1 se transmite sobre todo por vía sexual. Por tanto, sorprende que hasta ahora no se haya subrayado la importancia de descartarlo junto a la sífilis, VIH, hepatitis, clamidia o gonorrea en pacientes con promiscuidad sexual.
El estudio español en marcha ha desvelado hasta ahora cuatro casos de infección por HTLV-1 tras examinar 1 652 individuos con otras infecciones anogenitales. La infección por HTLV-1 debería ser considerada como una enfermedad de transmisión sexual
Virus de la inmunodeficiencia humana 2
En 1986 se comunicaron los primeros casos de sida en africanos que no estaban producidos por el virus de la inmunodeficiencia humana (VIH). El nuevo agente se llamó VIH-2, para distinguirlo del clásico. Se sabe que hay de 1 a 2 millones de infectados por VIH-2 en el mundo, la mayoría en África occidental.
En concreto en España, hasta la fecha se han comunicado un total de 416 casos de infección por VIH-2. Un 63 % son varones y más del 75 % proceden del África subsahariana. Los casos de VIH-2 descritos en nativos españoles representan un 14 %. En el año 2022 se comunicaron 7 casos nuevos, 6 de ellos en personas de origen africano.
El VIH-2, sobre cuyo tratamiento antirretroviral ha habido novedades últimamente, es un virus menos patogénico que el VIH-1. Por eso las manifestaciones de sida suelen aparecer de dos a tres décadas después de la infección inicial. Eso no quita que sea un problema: como su transmisión es silenciosa, es probable que la población sin diagnosticar del VIH-2 sea mayor que en el caso del VIH-1. Si los pacientes no se tratan con antirretrovirales, por no saberlo, pueden transmitir el virus sin ser conscientes de ello.
Los expertos debaten la necesidad de aumentar el índice de sospecha del VIH-2, tanto en inmigrantes asintomáticos como en españoles nativos que hayan mantenido relaciones sexuales con oriundos de regiones endémicas.
A la vista de los datos, parece importante concienciar a los profesionales sanitarios sobre la circulación de HTLV-1 y VIH-2 en España. La poca sospecha clínica y el retraso diagnóstico explican su transmisión silenciosa. Es primordial realizar test en inmigrantes de países endémicos, pero también en las personas autóctonas con prácticas sexuales de riesgo.
Este artículo fue publicado originalmente en The Conversation. Puedes leer el original aquí.